今日は、カニュラやマスクを使用し酸素療法を行っている患者様を診ることはありませんか?私はよくあります。その時、どのように酸素投与をしているのか、どのくらい効果があるのかなど、みんな知りたくないですか。私は知りたいです。それでは早速勉強していきましょう。
このブログでは、私が勉強してきたことや考え方、この治療ってどうなのかなとみんなが疑問に持っている事など(また趣味の筋トレとかも・・・)をなるべくわかり易く伝えていきたいと考えています。ぜひ読んでいってください。
酸素療法とは
低酸素症に対して吸入器の酸素濃度(FiO₂:fraction of inspiratory oxygen 吸入中酸素濃度;吸気に含まれる酸素の濃度を表します。室内空気下での吸気では、FiO₂は0.21【21%】中央配管や酸素ボンベ下では、1.0【100%】である)を高めて、適量の酸素を投与する治療法が酸素療法である。
低酸素症(hypoxia):酸素の供給が不十分となり細胞のエネルギー代謝が障害された状態。
低酸素血症(hypoxemia):動脈血中の酸素が不足して低酸素症を起こす状態。
動脈血酸素分圧(PaO₂:pressure圧 artery動脈血の oxygen酸素):酸素療法の適応や酸素濃度と酸素流量、酸素投与方法などを決める指標として用いられる。
PaO₂が正常であっても組織への酸素供給が不十分で低酸素症を起こすことがあり、酸素療法を実施する際はこのような因子(ヘモグロビン濃度、心拍出量、組織血流量)にも注意を払う必要があります。
ヘモグロビン酸素解離曲線
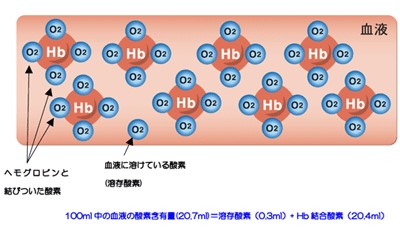
肺から取り込まれた酸素の大部分は血液中のヘモグロビンと結合し、ごく一部が血漿中に溶解して抹消組織まで運ばれます。ヘモグロビン1分子は4分子の酸素と結合します。
動脈血酸素飽和度(SaO₂:saturation飽和度、artery動脈血の、oxygen酸素):ヘモグロビンの何%に酸素が結合しているかを示すもの。抹消動脈血のこの値はパルスオキシメータで容易に測定することが可能となりました。

COVID-19でパルスオキシメータは注目されましたね。商品も品薄になりましたね。私用のパルスオキシメータです。

ヘモグロビン結合酵素
血液100mLがもつ酸素の総量を酸素含量と言います。ヘモグロビン1gが結合可能な酸素は1.34mLです。血漿に溶け込む酸素の量は酸素分圧に比例し、37℃の血液100mLには酸素分圧(PO₂)1Torrあたり0.003mLの酸素が溶解する。
ヘモグロビン結合酸素(動脈血)=1.34(mL/g)×ヘモグロビン量(Hb:g/dL)×酸素飽和度(SaO₂:%)/100
=1.34×15×0.98
=19.7(mL/dL)=19.7vol%
【ヘモグロビン15g/dL、PaO₂:97Torr、SaO₂:98%と仮定】
溶存酸素(動脈血)
溶存酵素(動脈血)=0.003(mL/dL/Torr)×PaO₂(Torr)
=0.003×97≒0.3mL/dL=0.3vol%
なので動脈血100mLに含まれる酸素の量は20.0mL(20.0vol%)
混合静脈血【酸素分圧40Torr、酸素飽和度75%と仮定】
=ヘモグロビン結合酸素(混合静脈血)+溶存酸素(混合静脈血)
=15.1(mL/dL)+0.1(mL/dL)=15.2mL(15.2vol%)
20.0mL-15.2mL=4.8mLの酸素を運んで抹消組織に供給したことになります。成人の安静時の酸素消費量は1分間に約250mLであり、これを供給するための動脈血は、
250mL/4.8mL×100mL=5,200mLとなり、これが心拍出量に相当します。
抹消組織に酸素を正常に供給するためには、肺での酸素の取り込み(動脈血酸素飽和度)、ヘモグロビン量、心拍出量に異常がないことが必要です。これが酸素輸送の3因子です。酸素吸入の目的は組織に酸素化する事であります。酸素の取り込みだけではないので注意ですよ。
PaO₂とSaO₂の関係
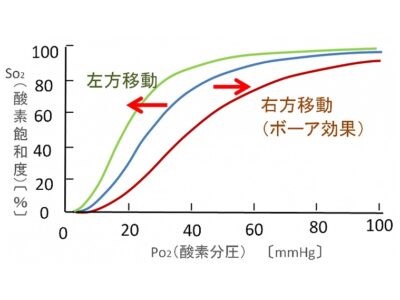
PaO₂とSaO₂の関係は直線ではなくS字状曲線となり、これが酸素解離曲線と呼ばれます。

呼吸不全の定義 【PaO₂:60Torr、SaO₂:90%】ここから急激にSaO₂が低下する。
低酸素症の影響を最も受けやすいのは、脳と心臓であり、臨床症状として徐々に判断力の低下⇒心虚血性変化(心臓の血液の循環が足りなくなっている状態:胸痛や息切、胸部不快、胸部違和感、背部痛、肩の痛み、人によっては歯が痛む人も。)⇒チアノーゼ⇒意識障害【PaO₂:30Torr】⇒細胞障害⇒死に至ります。一般的にPaO₂:30Torr以下では生命の維持は困難であります。
酸素解離曲線が変化
生体の変化で酸素解離曲線が変化するということの要因としては、アシドーシス(血液が酸性に傾いた状態)やアルカローシス(血液がアルカリ性に傾いた状態)などのpH、二酸化炭素、体温などがあります。生体がアシドーシスになるとヘモグロビンが酸素を離しやすくなり、酸素解離曲線が右側へ移動します。これを「右方偏位」と呼び、組織への酸素供給が増える事を意味します(ph↓、※DPG↑、Temp↑、PaCO₂↑)。逆にアルカローシスになると、ヘモグロビンが酸素を離さなくなり、酸素解離曲線が左側へ移動します。これを「左方偏位」と呼び、組織に酸素供給がしにくくなります(ph↑、DPG↓、Temp↓、PaCO₂↓)。これらの変化を「ボーア効果Bohre effect」と呼びます。これだけならば、アシドーシスの方が生体に良い様に思われますが、酸素を離しやすいという事は言い換えると酸素と結合しにくいという事なので、長期的にみると生体には不利益な状態になってしまいます。
※DPG:2、3-DPG(2、3-ジホスホグリセリン酸)は、赤血球から産生されるもので、ヘモグロビンと酸素の結合を阻害する物質です。

よく、低体温であったから助かった。なんていうのをTVとかで見ませんか?。酸素解離曲線が左方偏移し組織に酸素が供給しにくくなるけど、ヘモグロビンが酸素を離さなくなることは説明しましたね。☆幼児が、冷水に落ちて急激な体温低下に伴う仮死状態に陥った場合に、体の容積が小さく、全身が速やかに冷却されるため、脳への酸素供給停止以前に脳細胞が仮死状態に陥るため、酸素欠乏症による脳死に至らずに済むことがあり、心臓停止から3時間以上経ってから蘇生した事例がある。なんて記事もありました。
酸素瀑布
大気中の酸素濃度は20.93%(21%)です。なので、大気中の酸素分圧は、760Torr(1気圧760Torr)×0.21=160Torrとなります。(実際は、水蒸気圧のためこれより多少低いです)気道内の酸素分圧は体温37°における飽和水蒸気圧47Torrのため、(760-47)×0.21≒150Torrとなります。
肺胞内の酸素分圧(PAO₂)は血液中から排出されたに二酸化炭素分子のため
PAO₂=(PB-47)×FiO₂ーPACO₂/R×【1-FiO₂×(1-R)】
PB 大気圧(760Torr) PACO₂(肺胞内二酸化炭素分圧) FiO₂(吸入器酸素分圧)
R(呼吸商:二酸化炭素産生量と酸素摂取量の比率0.8~0.85)
簡易式 PAO₂=(PB-47)×FiO₂ーPACO₂/R
ここでのCO₂は肺胞ー動脈血間の分圧格差は無視できるので、いうなれば一緒なので、PACO₂=PaCO₂となり、
PAO₂=(760-47)×0.21ーPaCO₂/0.8
PAO₂=150ーPaCO₂/0.8 となります。
正常なPaCO₂:40TorrなのでPAO₂=100Torrとなります。
PaCO₂=0.863×二酸化炭素産生量(ⅤCO₂)mL/分÷肺胞換気量(ⅤA)L/分
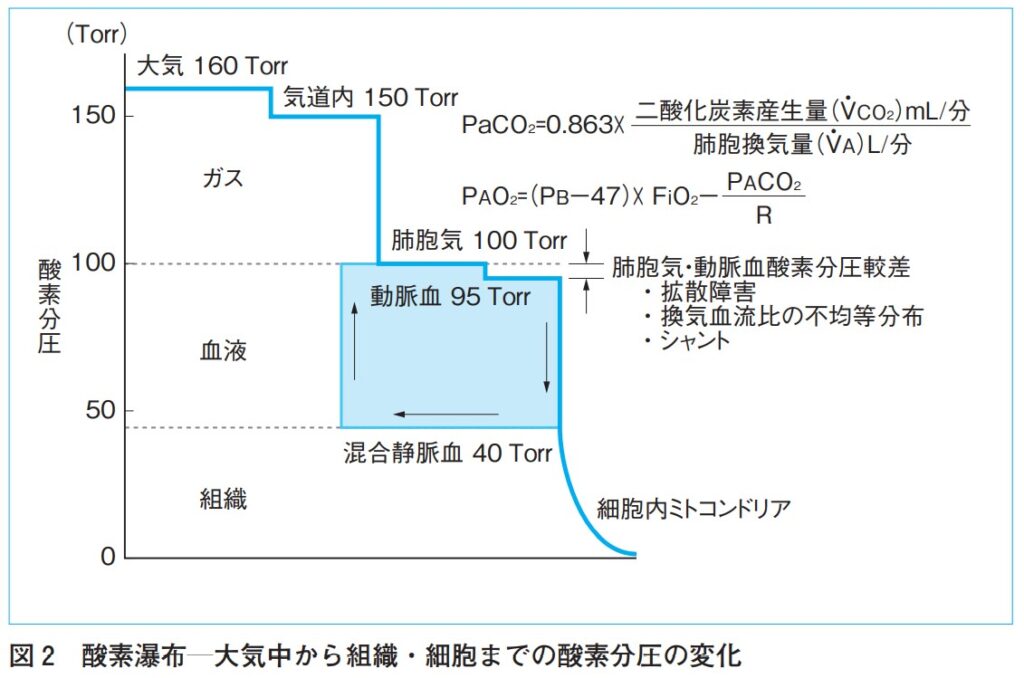
肺胞では拡散により酸素が肺毛細血管内の赤血球に取り込まれます。換気血流比の不均等分布や肺拡散障害、右→左シャント(Ⅰ型呼吸不全)によって酸素分圧が低下します。PaO₂の正常値は80~97Torr(SaO₂:95~98%)程度であり、健常人でも年齢とともに低下する。PAO₂とPaO₂のさは動脈血酸素分圧較差(A-aDO₂)と呼ばれます。
A-aDO₂正常10Torr以下、年齢とともに増加するが20Torr以上は異常と言えます。

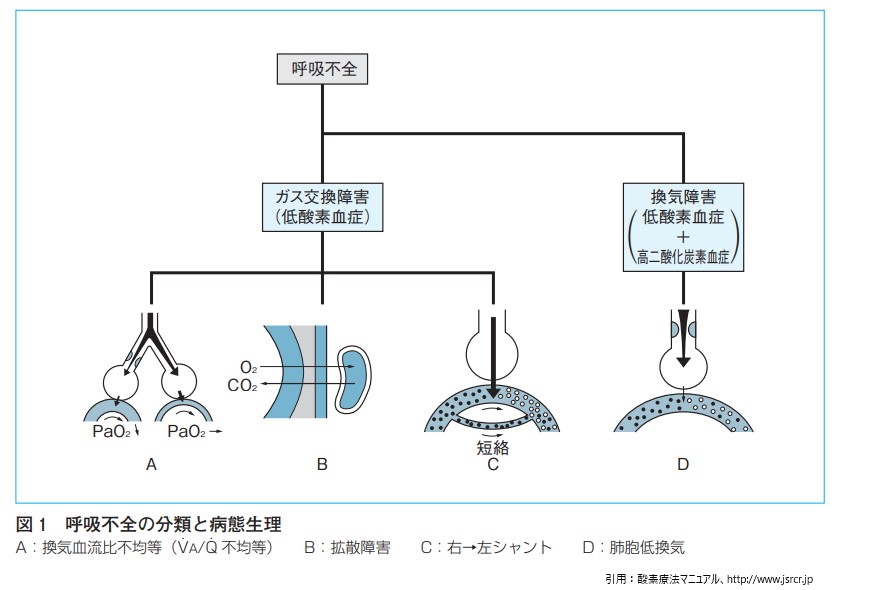
ちなみに呼吸不全にはこれに換気障害(肺胞低換気:Ⅱ型呼吸不全)も含まれます。低酸素血症+高二酸化炭素血症。PaCO₂>45Torr A-aDO₂正常。COPDや喘息、重症筋無力症などがあります。
酸素吸入
酸素投与器具は、低流量システム、高流量システム、リザーバシステムに分類されます。
低流量システム
患者様の1回換気量以下の酸素ガスを供給する方式です。
不足分は鼻腔周囲の室内気を吸入することで補います。
鼻カニュラや簡易酸素マスク

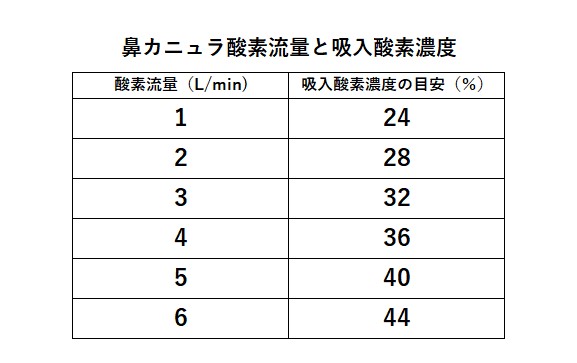
注意点
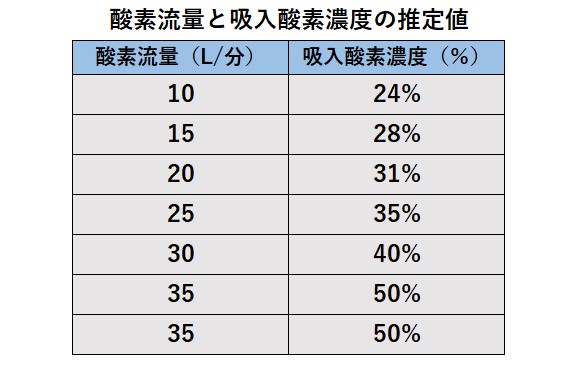
酸素流量と吸入酸素濃度の関係は患者様の1回換気量により変わる。
低換気:酸素濃度上昇
過換気:酸素濃度低下
常時口呼吸の患者様には推奨できない
酸素流量6(L/min)を超える使用は酸素ガスが粘膜に直接ぶつかり刺激することと、それ以上の吸入酸素濃度の上昇が期待できないことから勧められないとされています。
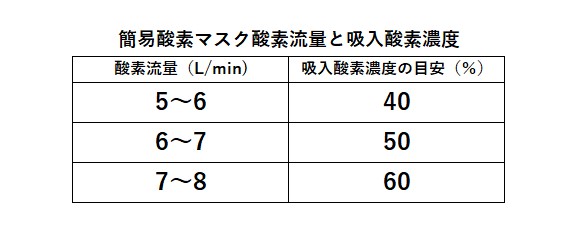
注意点
酸素流量と吸入酸素濃度の関係は患者の1回換気量により変わる。
低換気:酸素濃度上昇
過換気:酸素濃度低下
マスク内に貯まった呼気ガスを再吸収しないよう酸素流量は5L/min以上にする。
そのため吸入酸素濃度は40%以上となり、低濃度酸素吸入には適さない。
やむをえず酸素流量5L/min以下で使用する場合は、PaCO₂が上昇する危険性に留意する。
他にも開放型酸素マスクやオキシアーム、経皮気管内カテーテルも低流量システムの分類に入ります。
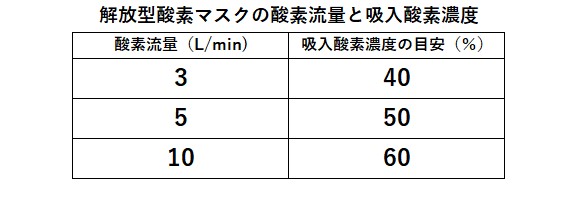
開放型酸素マスク
簡易酸素マスク同様に吸入酸素濃度を正確に調整できないです。マスクが解放されており、少ない流量でもCO₂の再呼吸を防ぐことができます。注意としては、開放型であってもマスクは顔にしっかり装着させます。

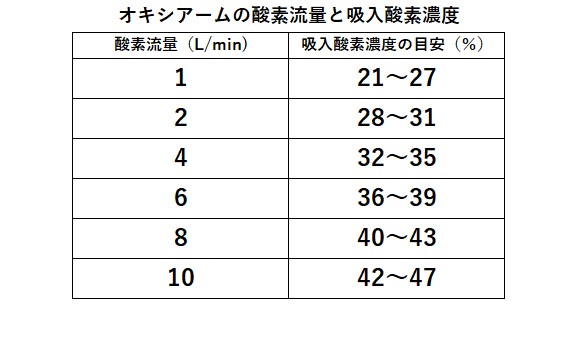
オキシアーム(OxyArm)
開放型酸素送流システムであります。オキシアームはマスクおよび鼻カニュラとほぼ同等の吸入酸素濃度が確保できる。

経皮気管内カテーテル
気管内に直接経皮的にカテーテルを挿入して酸素投与を行う方法(経皮的気管内酸素投与法、Transtracheal Oxytgen:TTO)わが国では普及していません。
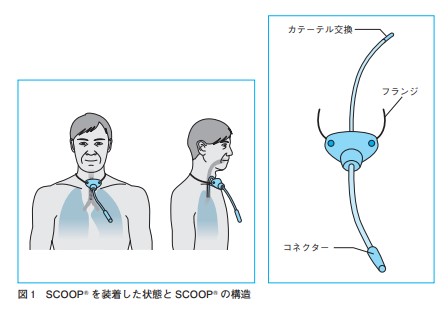
鼻カニュラによる酸素投与法に比べ、酸素流量を30~55%減量することが可能であり、携帯用酸素ボンベを用いてもより長時間の外出が可能となっています。合併症では、血痰・挿入部の皮下気腫、咳・喀痰の増加、気道分泌物によるカテーテルの閉塞、カテーテルによる気管内損傷、カテーテルの位置異常などがあります。患者様は、 毎日カテーテルを洗浄する必要があり、自己管理が可能な症例を選択する必要があります。
高流量システム
患者様の1回換気量以上の酸素ガスを供給する方式です。
患者様の呼吸パターンに関係なく設定した濃度の酸素吸入させることができます。
ベルヌーイの原理に基づくベンチュリ効果を利用した器具を使用します。(ベンチュリマスク)

ベルヌーイの原理に基づくベンチュリ効果?何ぞやそれは!?調べました。「仕組みは、小さな出口から高圧の酸素を流すと、その酸素の周りの圧が低くなります。空気は、圧の高い方から低い方に流れるので、圧が低い部分が空気を引き込み酸素と空気が混ざることで、24~50%の酸素供給が可能になります。空気と混ぜることで酸素濃度が下がるので、COPDなどの慢性Ⅱ型呼吸不全の患者様に使用してもCO2ナルコーシスを予防できる」とも考えられます。
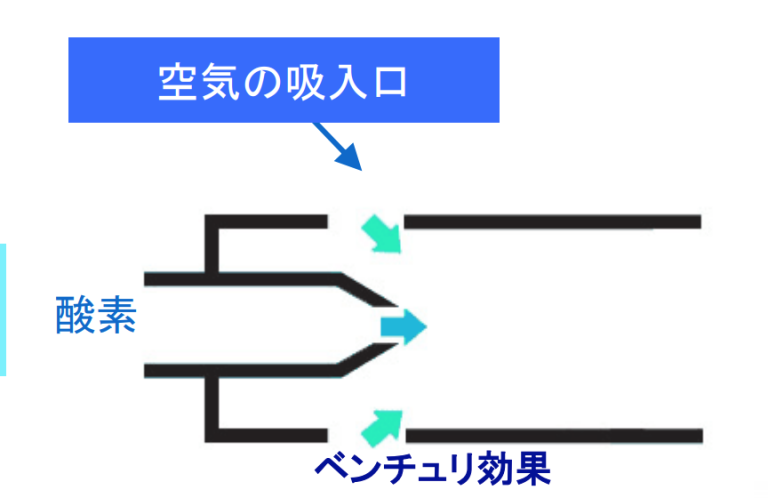
酸素と空気の混合比の調整には、酸素の流出口の大きさを調整する方式と空気取り込み口の大きさを調整する方式があります。
ベンチュリマスク
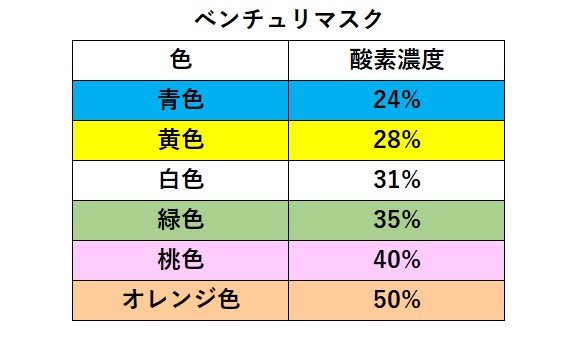
低流量の酸素マスク(鼻カニュラ、簡易酸素マスクなど)もFiO2は呼吸パターンによって上下してしまいます。これは、流れてくる酸素が吸気流速に対して圧倒的に遅いからです。低流量では、速く、浅く息を吸うとリザーバ―に酸素がたまる時間がないのでFiO₂は下がってしまいます。そういう時にベンチュリマスクを使用します。
設定酸素濃度ごとに推奨酸素流量が決められています。この推奨酸素流量は酸素と空気の混合ガス流量(総流量)が30L/分以上になる酸素流量であり、通常は設定酸素濃度ごとにダイリューターの表面に刻印してあります。供給総流量は最低30Ⅼ/分必要であるため最大酸素濃度は50%までの設定が可能です。
使用するマスクは、酸素や呼気ガスの流出のための大きな穴が開いているものを使用します。酸素吸入中にはこの穴の部分がふさがれないようにします。
欠点
☆流量が多いため騒音が大きく顔面や眼球への刺激が強い。
☆会話の障害になり食事を摂る患者様では不便を感じる。
☆マスクが外れたり密着不十分な場合は、期待した酸素濃度は得られない。
☆酸素流量が推奨流量より少ないと、実際の吸入酸素濃度は設定値より低下する。
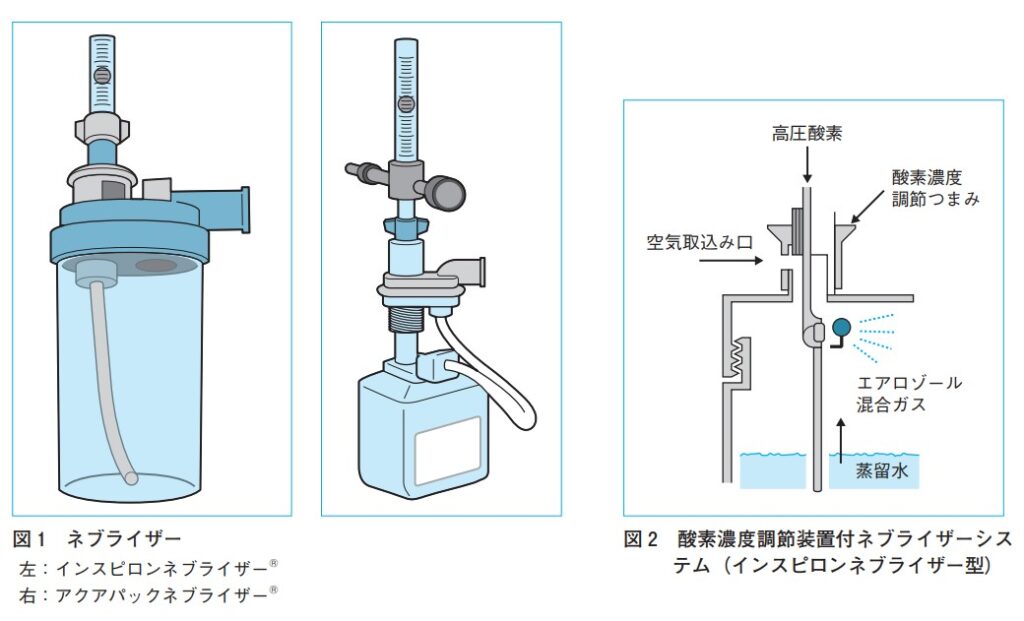
ネブライザー式酸素吸入器
ベンチュリマスクにネブライザー機能を備えたもので、十分な加湿が必要な開胸手術後で喀痰喀出困難な患者様などに適応されます。
ベンチュリマスクと同様にベンチュリ効果を利用したもので、空気取り入れ口調整式である。酸素流量と総流量との関係はベンチュリマスクと同じです。
ネブライザーへの投与酸素流量は最低5Ⅼ/分以上、十分な効果を得るためには10Ⅼ/分以上が必要であります。加温加湿器を付けることができますが、そのときの加湿器の水桶の加温温度は30~32℃にっせ呈します。
注意点
☆通常の使用法では、酸素濃度調節つまみに記載されたような60%以上の高濃度酸素吸入は成人患者にはできない。設定値どおりの高濃度酸素吸入が可能なのは乳幼児・幼児、あるいは1回吸気量が著しく減少した成人患者だけです。

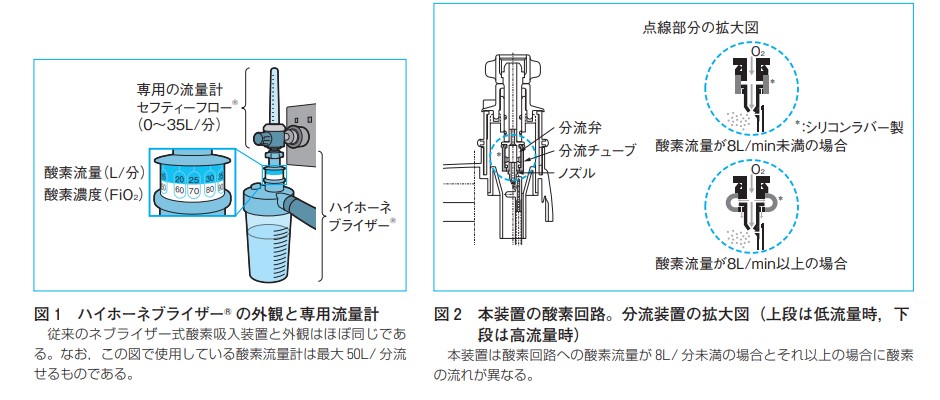
高流量ネブライザー式酸素吸入器
酸素回路の抵抗を下げることで酸素濃度40~98%までの高濃度酸素を安定して供給することができます。人工呼吸器管理を行う前までや人工呼吸器管理から離脱中における補完的役割で使用されます。酸素療法の最終手段としての役割も期待されています。この装置もベンチュリ効果を利用して酸素と空気を混合させます。そのため、最大50Ⅼ/分まで、最大100%酸素を流すことができます。
特徴と注意点
☆設定濃度通りの高濃度酸素ガスを患者様が必要とする十分な量を供給できます。
☆呼吸が促迫している場合、この装置の総流量で賄いきれず、SpO₂が十分に上昇しない可能性がある。
☆CO₂が貯留しCO₂ナルコーシスをきたす可能性のある患者様への使用では、常にCO₂のモニタリングを行う必要がある
リザーバ―システム
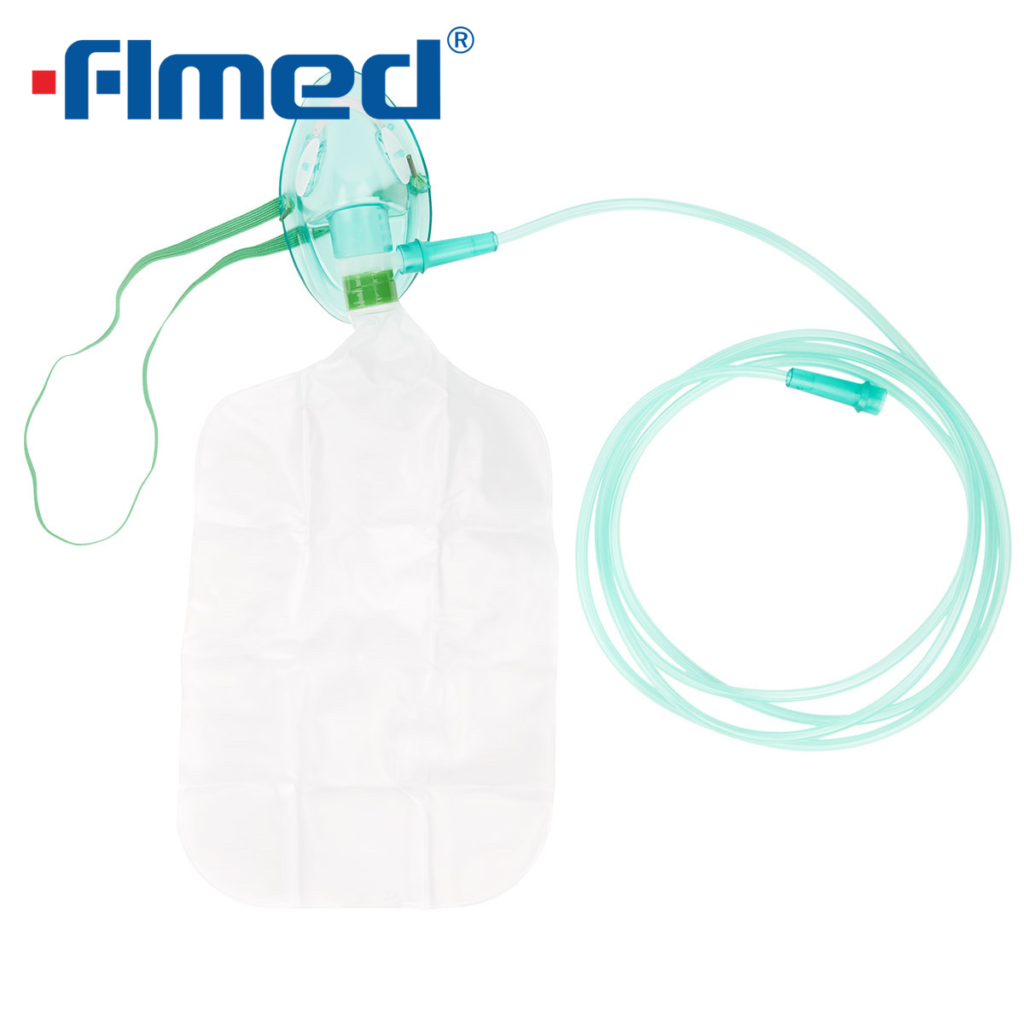
リザーバ―付き酸素マスク
☆酸素チューブから流れる酸素とリザーババッグに貯まった酸素を吸入するため、高濃度の酸素吸入ができます。
☆吸入酸素濃度60%以上期待して使用するが、マスクと顔の隙間から空気が入り込むため予想した吸入酸素濃度に達しないことが多い。
☆二酸化炭素の蓄積を防止するためと、リザーババック内に十分な酸素を貯めるために、酸素流量は6L/分以上に設定する。酸素流速が少ないと呼気ガスを再呼吸するためPaCO₂が上昇する可能性がある。
☆吸気時にリザーババックがしぼむことを確認することが重要です。
☆確実に高濃度酸素吸入を行いたいときは、高流量式鼻カニュラあるいは高流量ネブライザー式酸素吸入器を使用する。

吸気量の多くが配管からの酸素であるため十分酸素加湿が必要です。
長時間の使用は適さない。(マスク周囲の空気がマスク内へ吸い込まれる)
リザーバ付鼻カニュラ
鼻カニュラの流出口のところにリザーバ(20mL)が付いたものと(オキシマイザー)ペンダントのように胸元にリザーバが付いたものがある(オキシマイザーペンダント)
☆在宅酸素療法で高濃度酸素投与が必要な際に酸素節約効果も期待して使われます。
☆内臓のリザーバは薄い膜でできており、それに水滴が付くとリザーバとして機能しなくなるので加湿器との併用は避ける。


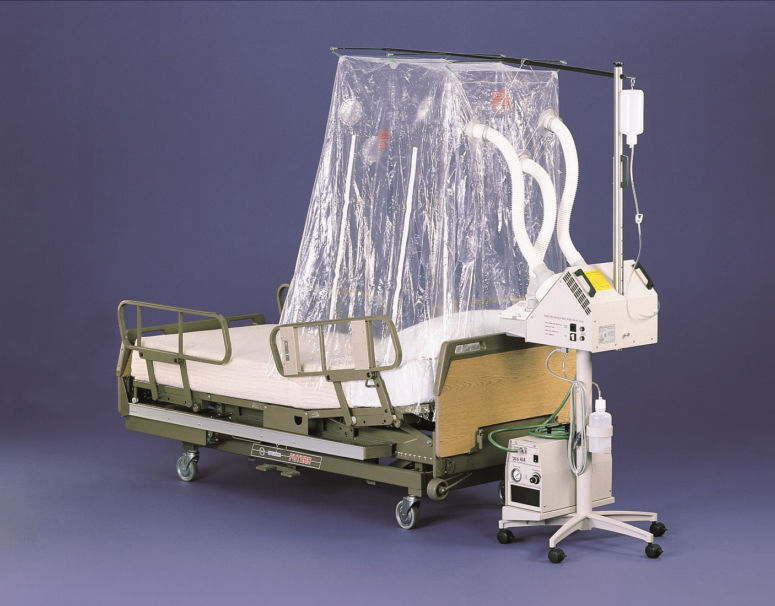
酸素テント
☆酸素マスクや鼻カニュラでの酸素吸入ができない患者に用いられ、主に新生児や乳児に高濃度酸素を供給する方法。
☆患者処置ごとに吸入酸素濃度が大きく変動する。
☆加温・加湿された酸素の長期曝露による細菌や真菌の増殖に注意が必要である。
ベッド上で患者の上半身をビニールテントで覆い、この中へ加湿した100%酸素を持続的に10~15L/分以上の高流量で流す。砂のう等でテントの袖をベッド周囲に密着密閉させ、酸素のリークを防ぎます。テントを開閉すると酸素濃度が下がってしまう。酸素濃度が元の値に上昇するまで15~20分かかってしまうので、食事の介助や介護時には鼻カニュラからの酸素供給の併用が必要です。
気管切開用マスク(トラキマスク)
適応としては、気管切開患者に対して行います。
☆気管切開患者に対して、気管切開部を被覆して直接気管に酸素を供給するマスクです。
☆吸入カテーテルの挿入が可能で切開部のケアが用意などの利点があります。
☆気管に直接酸素を投与するため、酸素を十分加湿する必要があります。
☆ネブライザーやベンチュリマスクのマスク部分と交換して使用する。


私の病院では回復期リハビリ病棟であるので、人工呼吸器から離脱し気管切開されてきた方も入院します。その際に、この気管切開用マスクを使用している方は、よく見ます。ネブライザーを行う際や吸引を行う際は、操作しやすい印象です。
人工鼻
☆呼気中の熱や水蒸気を利用して加湿および加温をする働きがある。
☆加温加湿器の併用は行わない。
☆喀痰が多い症例や血痰を伴う症例などでは使用できない。
☆細菌の侵入を防いだり、抗菌作用を持つものもある。
☆人工鼻の内部に分泌物が付着した場合には呼吸抵抗になる。
☆換気量が大きな場合は十分な機能が発揮できない場合もある。

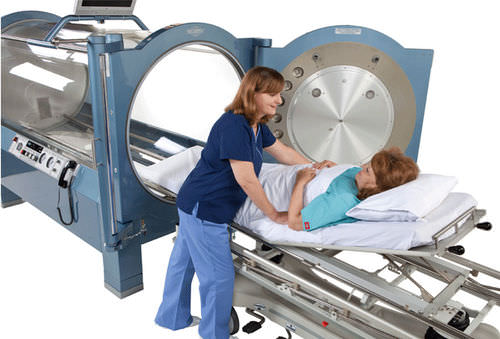
高気圧酸素(Hyperbaric Oxygen:HBO)療法
・患者様を間歇的(一定時間をおいておこったりやんだりすること)1絶対気圧(atmosphere absolute)以上の治療装置内において100%酸素下で呼吸させる治療である。
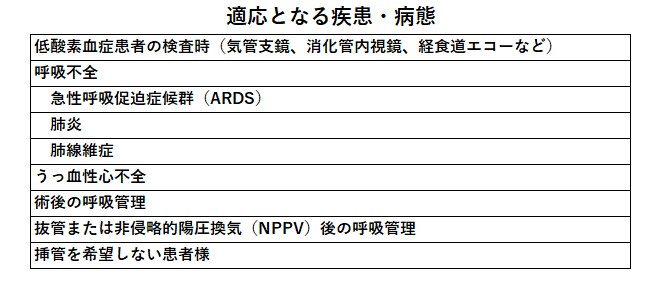
適応・注意点
☆適応としては、一酸化炭素中毒、減圧症、空気塞栓症(体の中で吸収しきれないほどの空気が血管の中に入っている状態)、低酸素性脳障害、網膜動脈閉塞、腸閉塞、ガス壊疽、末梢血行障害、突発性難聴。
☆目的は、動脈血中溶解酸素量の増加、動脈血酸素分圧の増加、ガス洗い出し効果、体内ガス圧縮、酸素毒性の利用などある。
☆副作用として、圧外傷と酸素中毒があります。
中耳スクイズ:閉鎖空間では加圧時には生体内部気圧は相対的に陰圧になるため、耳管閉塞では鼓膜損傷が起こる。
☆治療が行われていない気胸患者は絶対的禁忌です。


高流量鼻カニュラ High flow nasal cannula(HFNC)
高流量鼻カニュラ(HFNC)は、鼻腔内に高流量の酸素空気混合ガスを投与する方法。高流量鼻カニュラ酸素療法(HFNC oxygen therapy : HFNCOT)という。HFNCOTはインターフェイス(鼻マスク、鼻ブラグ、口鼻マスク、顔マスク、口マスク、マウスピースなど)の不快が少なく、食事や会話が容易で患者様のQOLが高いため、他の方法より不穏、せん妄の減少、リハビリ促進が期待されます。したがって、NPPV(non-invasibve positive pressure ventilation:非侵襲的陽圧換気)の代用やNPPVの前段階もしくは離脱期、NPPV困難例や拒否例、終末期などに使用することができます。(エビデンスは少ない)

1.高濃度まで正確なFiO₂設定
患者の1回換気量や呼吸数の影響をほとんど受けずFiO₂100%の高濃度まで設定できる高流量システムです。
2.解剖学的死腔
上下気道の死腔に溜まった呼気ガスを洗い出すことでCO₂の再吸入を防ぎ、ガス交換・換気効率を上げます。→肺胞換気量の増加
3.上気道抵抗の軽減
吸気流速を上回る高流量ガスの流入により、吸気努力に伴う鼻咽頭の虚脱を防ぐ。
4.PEEP効果と肺胞リクルートメント
持続的な高流量によって呼気終末に気道内が陽圧になります。例)口を閉じた状態で35L/分で2.7㎝H₂Oの気道内圧となる。
呼気終末の肺容量は増加し、背側も含めた肺胞のリクルートメント(虚脱肺胞に再びガスを入れガス交換に関わらせる処置の総称)を可能にする。
5.気道の粘液線毛クリアランスの維持
ほぼ体温に相当する温度で相対湿度100%まで加温加湿が可能。気道の乾燥を防ぎ、線毛機能の維持し、分泌物の移動性を維持、分泌物の除去、無気肺形成予防、呼吸器感染リスクの軽減などをもたらします。
上記2.3.4の効果は、呼吸仕事量の減少をもたらし、1回換気量増加や呼吸数減少、呼吸困難軽減につながります。

エアトラッピング(呼出時間が十分でないと、ガスを呼出し終える前に、次の吸気が始まってしまうため、吸気開始直前には肺内にガスが残った状態となる。)により肺胞内にガスが残った状態では、肺内の圧力と設定PEEP圧とが等しくならず、陽圧が残ったままの状態となる。このときの圧力をauto-PEEPと呼ぶ。

2022年4月の診療報酬改定で「在宅ハイフローセラピー指導管理料2,400点、在宅ハイフローセラピー材料加算100点、在宅ハイフローセラピー装置加算1,600点」が新設されました。これで、在宅でもハイフローを使用する人が多くなるのでは、しっかり勉強していきましょう。
今日は、ここまでです。少し長くなりましたが、こんな酸素療法があるんだって知ってもらえるだけでも良かったと思います。また、勉強をしたことをお届けしたいと思います。最後まで読んでくれてありがとうございます。



コメント