今日は、痰とは何ぞや!排痰方法について話をしていくよ。今はコロナで痰をまじまじ診ることはできませんが、痰によって病状もわかりますよ。また、どのようにして私たちは痰を排出しているのか。実際にどんな指導が必要か?これを知るとどのようにすれば痰がでやすいのか理解できますよ。では、勉強していきましょう。
このブログでは、私が勉強してきたことや考え方、この治療ってどうなのかなとみんなが疑問に持っている事など(また趣味の筋トレとかも・・・)をなるべくわかり易く伝えていきたいと考えています。ぜひ読んでいってください。
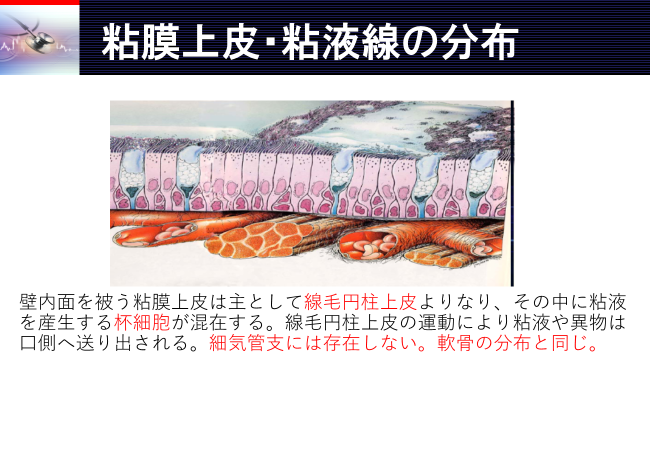
気道分泌物とは
気道分泌物(粘液):胚細胞(円柱上皮細胞で,典型的な単細胞腺)と気管支腺から健常では10~100ml/日粘液を産生されます。
粘液に細菌やウイルス、塵埃などが不定の割合に混在したものが、口腔より喀出されたものが痰です。
排痰法の目的
①呼吸困難感の軽減(運動中や日常生活での呼吸困難、咳嗽、喀痰を軽減する)
②感染予防
③酸素化能の改善
④急性期肺合併症の予防と治療
⑤ADL・QOLの向上(定期的に排痰を行うことで、痰に悩まされない生活を送る)
⑥自己排痰法の習得(患者自身で排痰が可能となる)
排痰法の適応・禁忌
適応
①喀痰量が多量(25~50ml/day以上)の場合
②去痰不全(痰の喀出困難)がある場合
③痰の喀出による体力の消耗を最小限度にしたい場合
④自己排痰法を習得するまでの援助
禁忌
①未治療の緊張性気胸(胸壁と肺との間に空気がたまることで胸部への圧力が高まり、心臓に戻る血液が減少することです)

②喀血
③重篤な循環器系障害
④頭蓋内圧亢進
痰の性状を知ろう!
漿液性
無色透明で粘度が低くサラサラした性状を示し、気管支喘息、気管支拡張症、肺水腫などでみられます。
粘液性
無色透明~白色で、粘度が高くネバネバした性状を示し、気道病変優位慢性閉塞性肺疾患(COPD),急性気管支炎の初期などでみられます。
膿性
黄緑色で粘度が高くネバネバした性状を示し,呼吸器感染症でみられることが多いです。
血性
肺がん、気管支拡張症、肺梗塞、びまん性肺胞出血症候群などでみられます。
痰の色調
黄色
細菌性の感染が多い(急性咽頭炎、急性気管支炎など)下の図を見てね(3番目)
緑色
緑膿菌が関係している可能性がある。(びまん性汎細気管支炎、慢性気管支炎など)
錆びた色
肺炎球菌と関係している可能性がある。(肺炎球菌性肺炎、肺膿瘍など)
白色
粘度高い:非細菌性(ウイルスなど)の感染が多い(アレルギー性気管支炎、COPDなど)
サラサラ:肺胞上皮癌や気管支喘息などを疑う。
ピンク、泡沫状
血液と空気が混ざっている。(肺水腫など)
暗赤色
下気道からの出血が多い(肺がん、気管支拡張症、肺結核症など)
褐色(赤色)
肺出血など

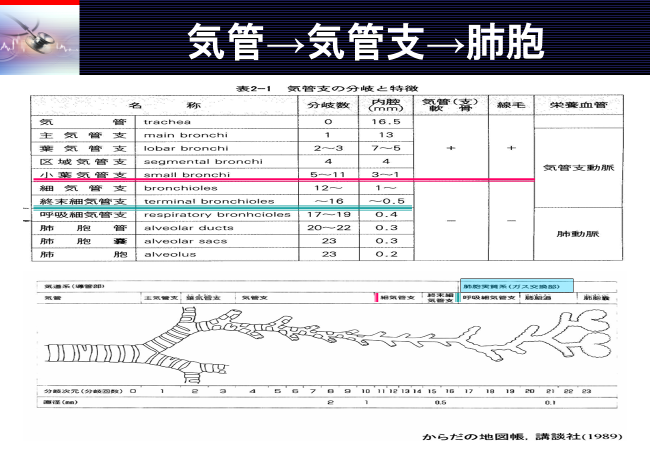
排痰のメカニズム
痰をスムースに排出するには、3つの要素があります。それは、①線毛運動②重力③呼気流速です。
線毛運動
痰は、気管支にある線毛運動によって口腔へ運ばれます。その運動は、液状のゾル層でBack stroke・粘性のゲル層でForward strock(有効打)を鞭を打つような運動で移動させます。毎分1000回以上行ってます。

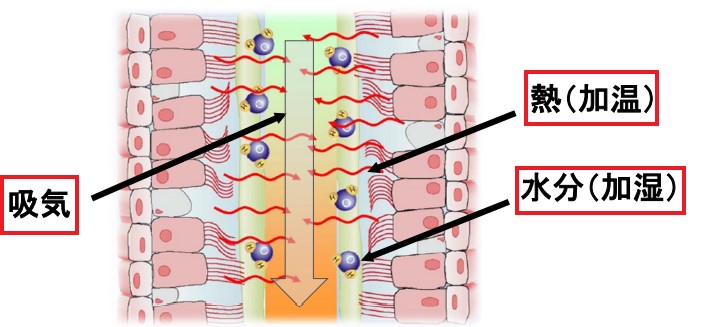

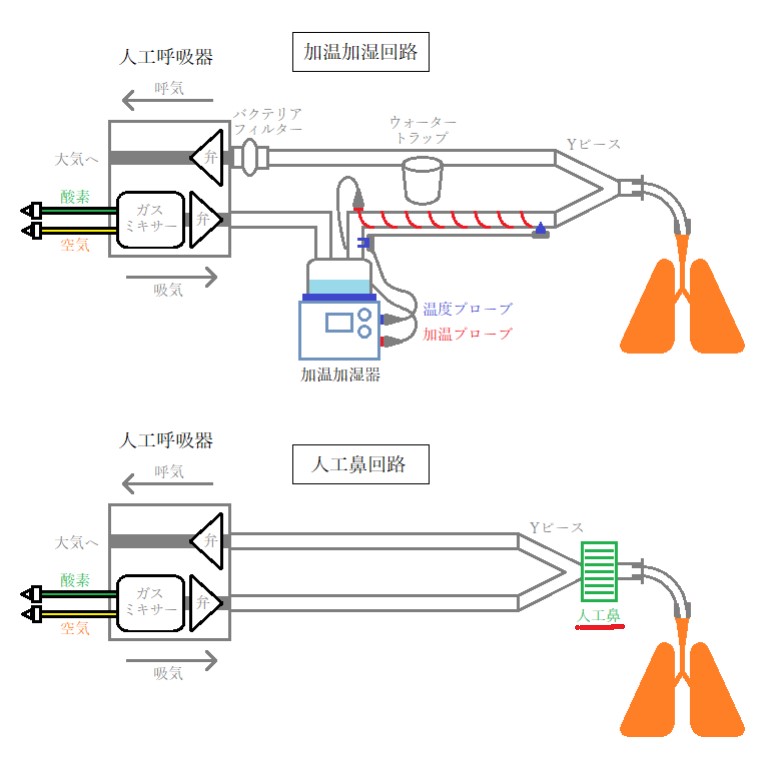
人工呼吸器下で人口鼻等を使わないと、乾燥してしまい線毛運動が低下します。加温・加湿が本当に大切です。もちろんタバコも線毛運動が低下します。慢性呼吸器疾患患者でも気道分泌物の過剰な産生、粘液・線毛クリアランス機能の低下が診られます。

かなり脱線しましたね(;’∀’)戻ります。ここまでの話で線毛の動きをよくするためには、加温・加湿・水分摂取・運動が必要であります。
重力
重力によって痰が流れるように移動します。これを利用して適切な姿勢をとることにより、重力を利用した排痰が行えます。体位排痰法です。詳しくは前の記事を見てね。(呼吸介助)
呼気流速(咳)
呼吸によって気道内には気流が発生します。この気流が速ければ、それだけ痰を移動させる力も大きくなります。なので、咳は有効な移動手段になります。その速さは時速500~900㎞にもなります。①換気量と②有効な咳が必要になります。
換気量
換気量が低下すると分泌物が気道に貯留する。
呼吸介助法、呼吸法、運動が必要です。
有効な咳
咳嗽の機能が低下すると分泌物の喀出が困難となります。
咳嗽、Huffing、強制呼気介助
排痰の実際
排痰前準備
※ネブライザーでの加湿、水分摂取、痰が多い時間帯の把握
薬物療法などにより気管支を拡張し、痰の粘性をさげることをします。
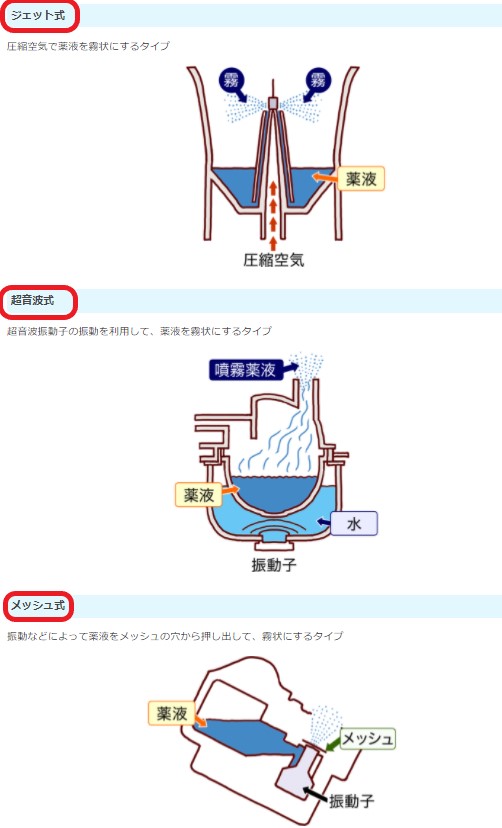
ネブライザーnebulizar:ネブライザー療法では、治療目的に合わせ加湿剤、抗菌薬、ステロイド、抗アレルギー薬、気管支拡張薬、粘液溶解薬、血管収縮薬などを単独または併用して使用します。種類は、ジェット式・超音波式・メッシュ式があります。ネブライザーは、安定性のよい微粒子が比較的均一に得られるます。
しかし、薬剤の配合によって霧状のエアロゾルを産生できなくなる場合や、薬剤そのものが超音波で変化することがあり投薬に問題が生じることがあります。(ちなみに最近はやりのエアロゾルとは、気体中に浮遊する微小な液体または固体の粒子と周囲の気体の混合体のことです)
痰の貯留部位を確認
胸部画像所見や聴診所見、触診などで痰の貯留部位を把握します。以前のブログをチェックしてください。(ここをクリックしてください。聴診、触診)
胸部画像
下側肺障害の図です。↓

COVID-19の患者様のX-ray
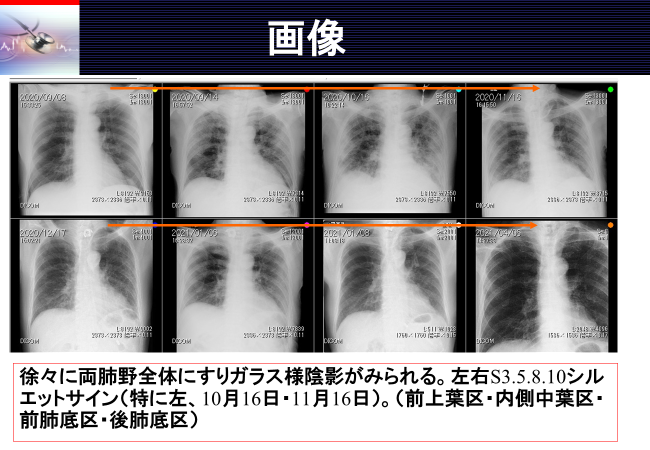
CTやX-rayで肺野がどういう状態なのかも今後一緒に勉強できたらと思います。楽しみにしていてください。ちなみに、こちらの患者様の画像はCOVID-19に感染された患者様の経過を載せています。
体位排痰(postural drainage position)
痰の貯留部位を高い位置の肢位をとり、中枢気道を低い位置にすることです。
※体位が難しい場合は、近い体位をとりましょう。(排痰体位も以前話しましたのでそちらを参照してください。呼吸介助)
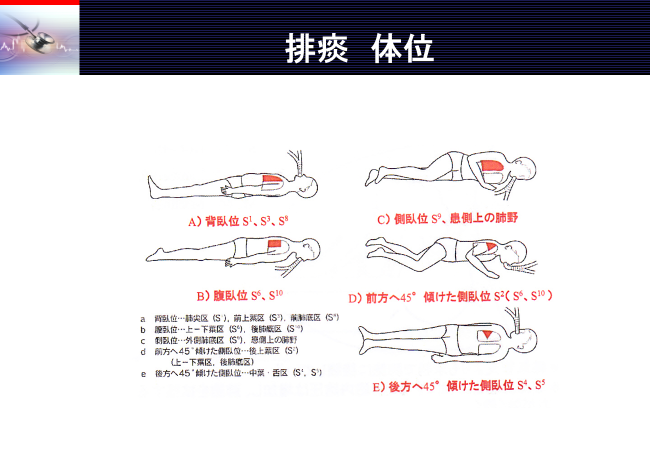
痰を中枢気道へ移動させる
治療者が行うもの:呼吸介助手技(前回話しましたね)、軽打法、振動法など
軽打法Percussion
徒手的排痰法の1つであり、体位排痰と併用して分泌物の貯留部位に相当する胸壁上に手技を加えることです。
目的と期待できる効果
・気管支壁からの気道分泌物の遊離
・抹消肺領域からの気道分泌物の移動促進
・気道分泌物の排出促進
カップ状にした手掌で、胸壁上をリズミカルにたたきます。
注意:特に急性期においては、循環動態への影響を十分に注意する必要があります。また、痛みを出さないようにも注意が必要です。
振動法Vibration
胸壁上に振幅の少ない細かな振動を原則として呼気相にくわえることです。
目的と期待できる効果
・気管支壁からの気道分泌物の遊離
・抹消肺領域からの気道分泌物の移動促進
・気道分泌物の排出促進
体位排痰を併用し、呼気相に合わせて、手掌部を振動させながら断続的圧迫を加えていくことです。
指を丸め遊びを作り(SJFの時に話しましたね)、副運動で四指で円を描くように動かします。揺すり手技(呼吸介助+揺すり)Shakingまたは揉捏手技(呼吸介助+揉捏)kneadingと私はとらえています。(1人で練習する場合は、大腿部に両手を置いて行うといいですよ)
こんな感じです。↓昔の画像です。Shakingは私がしました、下手です。kneadingは講師の先生です。本当に違います。今も下手ですがこんな感じです。
振動呼気陽圧療法
呼気に振動を伴った陽圧をかけることにより、気道閉鎖を防ぎ、気道内分泌物の移動を促す方法です。
目的と期待できる効果
☆呼気陽圧による気道閉塞の予防と改善
☆気道内分泌物の移動促進→抹消から中枢まで移動させます。
Flutter もしくはパリ・オーペップ
手の平サイズの小型なタイプです。息を吐いて、本体の中にあるステンレス製のボールを振動させることで痰を出しやすくします。フラッターは生産終了したみたいです。
Acapella
アカペラ内のバルブの圧力を調整すること(調節ダイヤルを回すだけで、呼気抵抗と振動数が調節可能です)により、息を吐く時に気道内に抵抗圧力が発生し、加えて振動も断続的に発生します。その影響で気道が広がり痰が出やすい状態が気道内に作られるという仕組みです。適切なレジスタンス範囲に設定して吸気:呼気比(I:E比)を1:3~1:4にします。
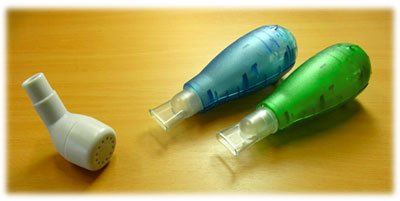
参照:「排痰をおこなうためのパリ・オーペップとアカペラ」の通信販売HP (yume-shop.com)
強制呼出手技(ハフィングHuffing)・咳嗽
ハフィングHuffing
気道内分泌物の移動を目的として声門を開いたまま強制的に呼出を行うことです。
目的と期待できる効果
☆気道内分泌物の移動および除去
鼻からゆっくり吸気を行い、口と声門を開いたまま「ハーッ」とできるだけ強く、最後まで呼出します。自分の下部胸郭をつかんで、吐くときに締めることでより強い呼気にすることができます。
☆抹消気道から分泌物の移動の際は、中等度の肺容量からハフィングを行い。ゆっくり長く行います。「ハーーーーーーーーーーーー」
☆中枢気道から分泌物の移動は、高肺容量からのハフィングで速く強く行うます。
「はっ、はっ」

咳嗽
気道内の異物や分泌物を排出するための防御反応です。十分な吸気から、閉鎖した声門を急激に開放することで生じる強い呼出です。
目的と期待できる効果
☆中枢気道に貯留した分泌物の除去
☆無気肺、術後合併症の予防
①咳の誘発(咳反射など)②深い吸気③圧縮(声門の閉鎖)④早い呼気(声門を素早く開放、腹筋群の収縮)
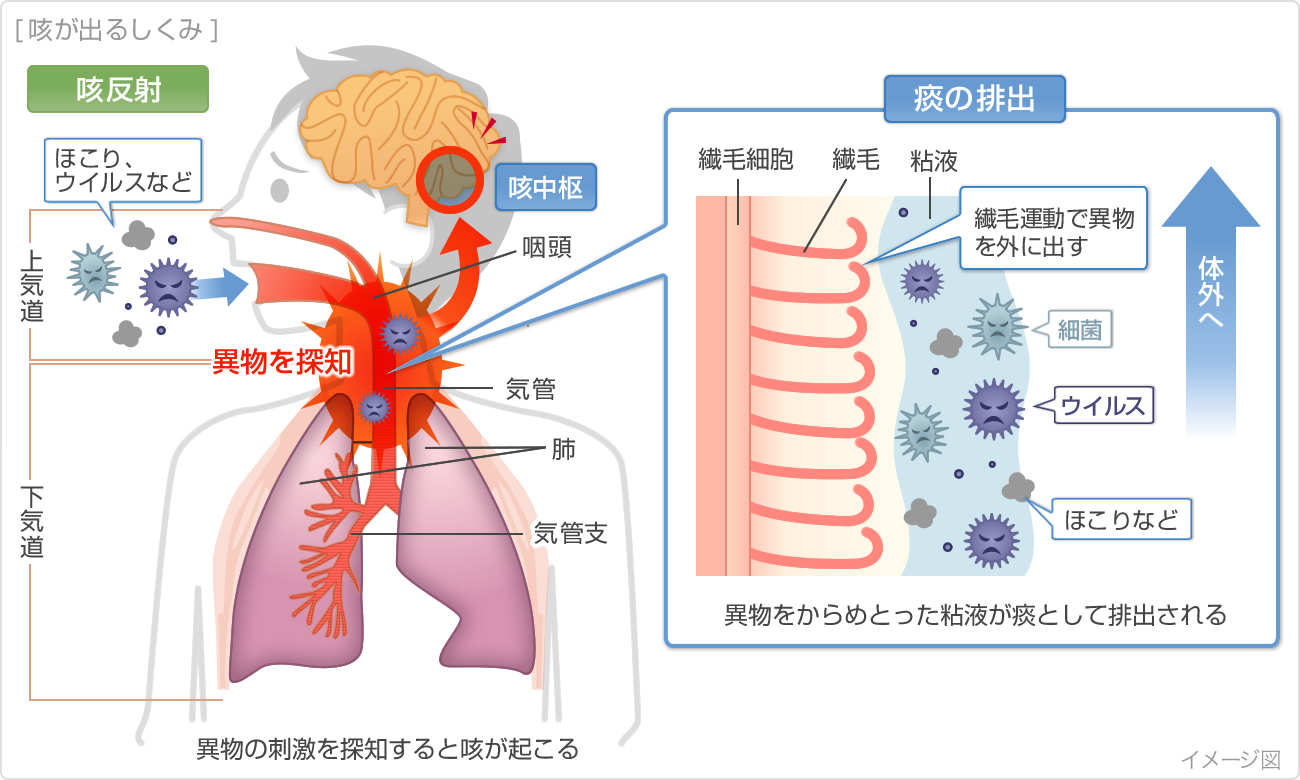
ここで重要なのは、②吸気は十分か?③吸気位の保持はできるか?声門を閉鎖できるか?④声門を素早く開放できるか?腹筋の収縮は十分か?です。
肺活量(vital capacity:VC) 、最大強制吸気量(maximum insufflation capacity:MIC)、咳のピークフロー(cough peak flow:CPF,peak cough flow:PCF)を測定するといいですね。
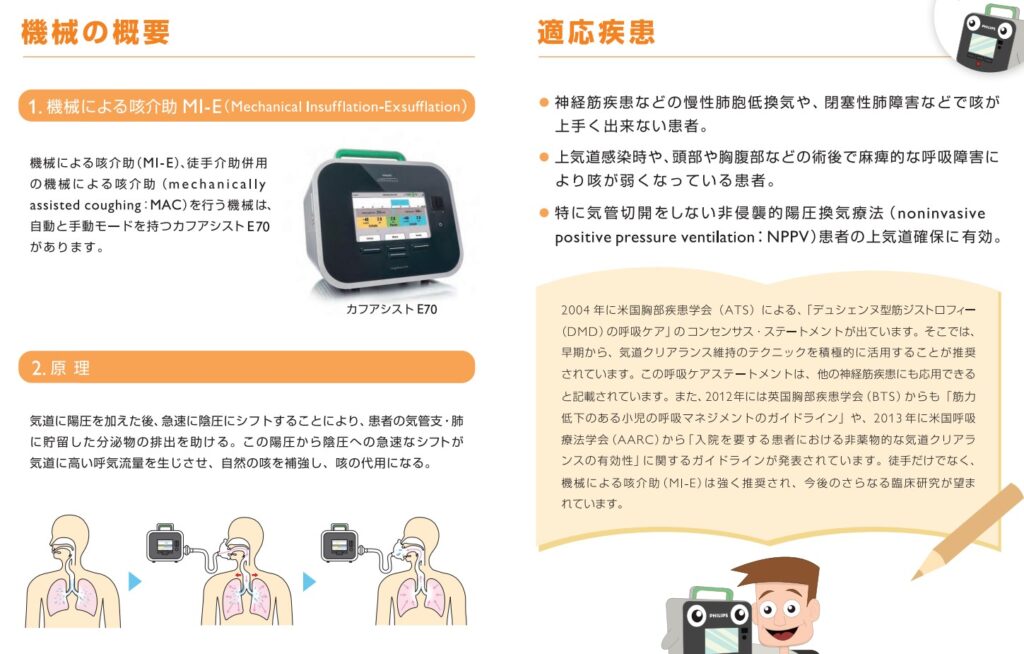
神経筋疾患(筋ジストロフィーなど)の患者様は吸気筋・呼気筋ともに低下し、十分な吸気や呼出ができない場合があります。その際、MI-E(mechanical insufflation -exsufflation:機械的咳介助)や救急蘇生バック、舌咽呼吸による送気により声門を閉じて3~5秒程度留めて(エアスタックって言います)、肺に最大限まで貯めることと、圧縮・早い呼気の際に胸部または腹部を徒手的に固定・圧迫し咳の流量を上げる必要があります。
舌咽呼吸(カエル呼吸:Glossopharyngeal Breathing:GPB)
声門を使って、空気の塊を肺にピストン運動(gulping)で送り込むことです。声門は、1回のgulpごとに閉じられる。1gulpで取り込まれるエアの量は40~200mlで、1呼吸は6~9回のgulpで構成されます。GPBは道具を使わないエアスタックの手段です。
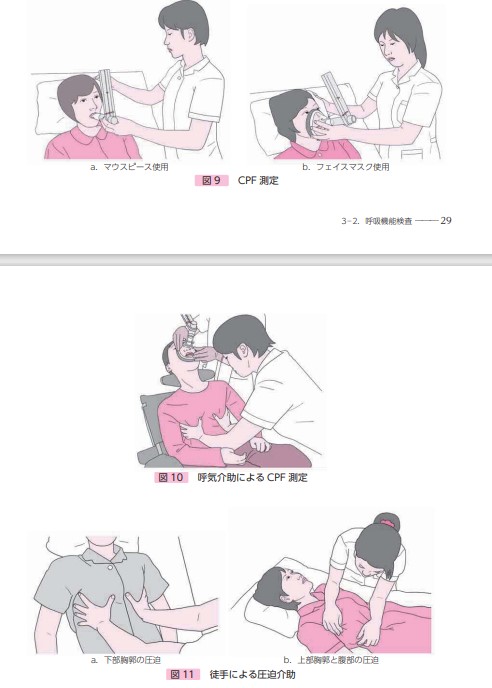
咳のピークフロー(cough peak flow:CPF)
咳の流量を、フェイスマスクかマウスピースを介して簡易なピークフローメータで測定します。患者の気道分泌物喀出能力の指標です。12歳以上の指標として、CPF<270Ⅼ/分か%VCが50%以下(成人ではVC<1,500mⅬくらい)になれば咳介助によるCPFを測定するように勧められます。平常時CPF160 Ⅼ/分、上気道炎や誤嚥時は270Ⅼ/分あれば気道分泌物や異物を喀出できると言われています。
気管圧迫法(咳嗽誘発法)
胸骨上切痕に触知できる気管を、母指などで瞬間的に圧迫(後方に押す)を加えて咳嗽反射を誘発します。
目的と期待できる効果
☆咳嗽の誘発
適応:意識障害や理解力の低下を伴い、咳嗽機能が低下している患者様です。(自力で咳ができない方です)
禁忌:咽頭痛、気管挿管、気管切開、皮下気腫、凝固系異常、循環動態不安定、脳圧亢進


まずは、ご自身で試してください( ゚Д゚)強くは押せませんよね。私もできません。少し押しただけでも違和感が半端ないです。かなり勇気がいりますよ。まだ、患者様には試したことがありません。
自己排痰法
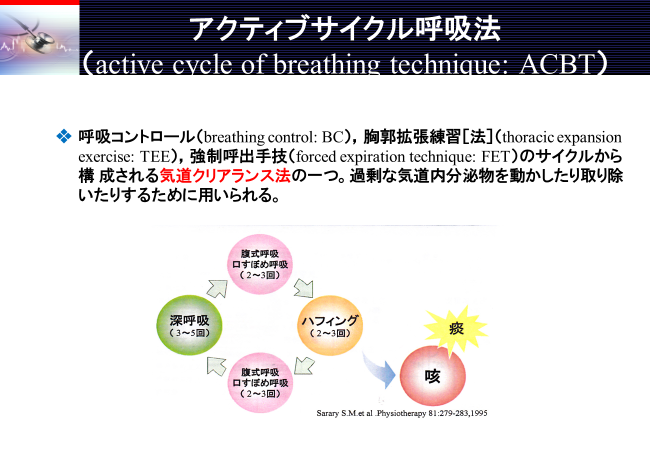
アクティブサイクル呼吸法(Active cycle breathing technique:ACBT)
呼吸コントロール(breathing control:BC)、胸郭拡張練習法(thoracic expansion exercise:TEE)、強制呼出手技(forced expiratory technique:FET)のサイクルから構成されます。
呼吸コントロールは、安静呼吸であり休息と気道閉塞増加の防止が目的です。
胸郭拡張練習法は、ゆっくりとした吸気の後、3秒間呼吸を保持しリラックスした呼気を行う深呼吸であり3~4回行います。
強制呼出手技は、1~2回の強制呼気(Huffing・咳嗽)とBCを合わせたものです。













コメント