皆さんこんにちは!!前回は、うっ血性心不全について勉強を一緒にしましたね。今回は、低心拍出いわゆるLOS(ロス)です。はいはい知ってますよ!心臓が弱いってことね。・・・・だけじゃないよ!身体所見を言えますか?何を考えなければいけないですか?わからなーーーい!私もです。一緒に勉強していきましょう。
このブログでは、私が勉強してきたことや考え方、この治療ってどうなのかなとみんなが疑問に持っている事など(また趣味の筋トレとかも・・・)をなるべくわかり易く伝えていきたいと考えています。ぜひ読んでいってください。
低心拍出症候群(low output syndrome : LOS)とは
「生命存続に最低限必要な安静時の血液供給は保たれているが、労作時に増加する需要にみあう血液供給ができないために、臓器機能低下に基づく一連の症状を呈した状態。」
・全身倦怠感、めまい、頭痛、四肢冷感、チアノーゼなどの全身症状を認める。
・消化器系への血流量低下により嘔気、嘔吐、腹部膨満感などの消化器症状がはじめ食後に生じるが、心拍出量低下が進行増悪すると食事に関係なく症状を呈します。
・腎機能低下、肝機能障害なども出現します。
・骨格筋では、易疲労性から始まり筋萎縮にまで及ぶことも珍しくないです。
以上をまとめると、低心拍出症候群は、心臓からの血液供給低下により生じる全身臓器の低酸素、低栄養状態であり、それに伴い多様な症状を呈する症候群といえます。本症状を呈する疾患は、弁膜症、心筋梗塞、心筋症など心機能を低下させるすべての疾患であります。
低心拍出(LOS)の機序
心臓のポンプ機能が低下し、全身の臓器への血液供給が不足することで、酸素消費量と供給量のバランスが崩れることで発症します。特に心臓手術後に多く見られ、心拍数、前負荷、後負荷、心収縮力の4つの因子が障害されることが主な原因です。
心拍出量(cardiac output:CO)は、「心拍数×一回拍出量」のことです。
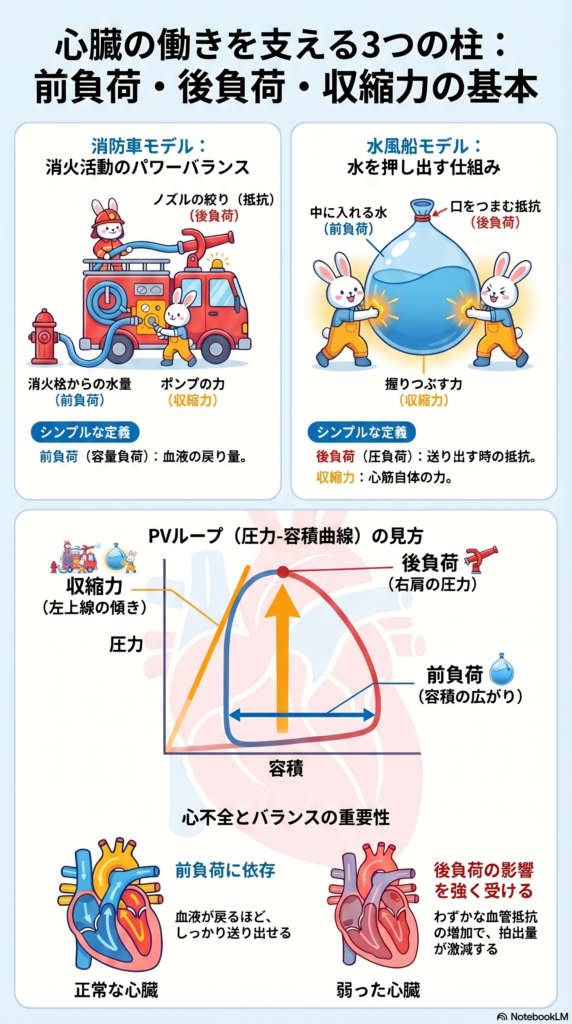
一回拍出量は、「前負荷」「心収縮力」「後負荷」によって規定されます。
前負荷と後負荷はどちらも「心臓にどれだけ負担がかかるか」を表す指標です。
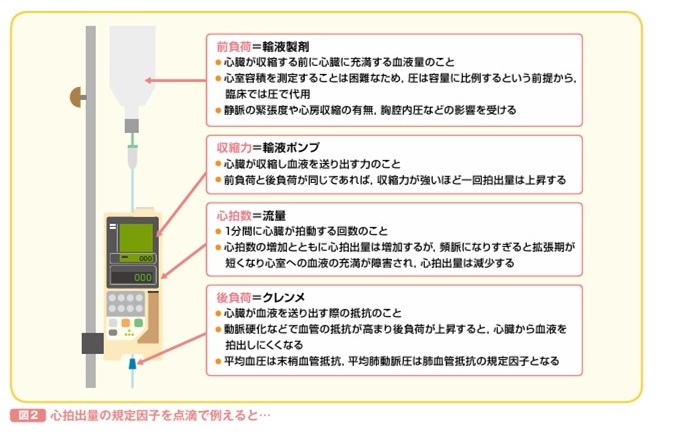
前負荷
前負荷は心臓に戻ってくる血液量(心臓が縮む直前のふくらみ具合)
- 静脈から心臓へ戻る血液量や、体内の水分量が増えると前負荷は増加。
- 点滴量や利尿薬の調整で、前負荷を増減させて心不全のコントロールを行ないます。
後負荷
後負荷は心臓が血液を押し出すときに押し返してくる圧力(血圧や動脈の硬さ)。
- 主に動脈血圧や末梢血管抵抗(血管の細さ・硬さ)で決まる。
- 高血圧や動脈硬化があると後負荷が増え、心臓は強く働かないと血液を送り出せない。
心収縮力
心収縮力とは「心臓の筋肉そのものがどれだけ強く縮もうとする力か」を表す言葉です。前負荷や後負荷とは別に、心筋の“根本的なパワー”そのものと考えると分かりやすいです。
これらの影響で下記のような症状が出現します。
・脳血流が低下:活気の低下、不穏、冷や汗、顔面蒼白
・心臓への影響:心拍数の増加、脈圧低下、拡張期血圧低下、交互脈(alternating pulse(=pulsus alternans))
・全身:末梢冷感、チアノーゼ、尿量低下
評価(低灌流所見)
バイタル(脈圧と脈圧/SBPの計算、脈)
脈圧
脈圧:収縮期血圧ー拡張期血圧のことです。血圧測定をして、上と下の血圧が高いかどうかはもちろん大事なことです。しかし、下の血圧(拡張期血圧)は実はくせ者で、その数値の高低だけでは良し悪しが判断できないことがあります。上の血圧(収縮期血圧)とのバランスが大事です。一般に 収縮期血圧:拡張期血圧:脈圧=3:2:1 が良いバランスだといわれます。正常血圧の120/80(脈圧40)がひとつの理想血圧と言われています。正常値: おおよそ 40〜60mmHg が目安です。
脈圧が60mmHg以上で持続する場合、以下のような状態が推測されます。
・動脈硬化(最も多い原因): 加齢や生活習慣病により大動脈の血管壁が硬くなると、血管のクッション機能(伸展性)が低下します。その結果、収縮期血圧は上がり、拡張期血圧は上がらなくなる(または下がる)ため、脈圧が広がります。
・心臓弁膜症(大動脈弁閉鎖不全症): 心臓から送り出した血液が逆流するため、収縮期と拡張期の差が非常に大きくなります。
・甲状腺機能亢進症: 心拍数の増加や心臓の収縮力の高まりにより、脈圧が広がることがあります。
・カテコラミンリリース(緊急事態): 生命の危機に瀕した際、体が交感神経を極度に高めた状態です。呼吸不全、心不全の急性増悪、低血糖、敗血症などで、大脈圧を伴う血圧上昇が見られることがあります。
・リスク: 脈圧が大きい(特に65mmHg以上)と、**心筋梗塞や脳血管疾患(脳卒中)**の予後予測因子となり、リスクが高まると報告されています
脈圧が小さい場合(狭い)に考えられること
・脈圧が小さい状態は、心臓が血液を送り出すパワー(一回拍出量)が低下しているサインです。一般的に、脈圧が収縮期血圧の25%以下(例:80/68mmHgなど)になると注意が必要です。
・心原性ショック: 急性心筋梗塞などにより心臓が直接ダメージを受けた状態です。
・心不全・心機能低下: ポンプ機能が弱まり、収縮期血圧が十分に上がらないために脈圧が狭くなります。
・ショック状態
☆低容量性ショック: 脱水や出血により循環する血液量が減っている状態です。
☆閉塞性ショック: 心タンポナーデや緊張性気胸など、心臓が物理的に圧迫されて血液を出せない状態です(この場合、頸静脈の怒張が伴うことが多いです)。
脈圧/SBP比
脈圧/SBP比:心臓が一度に送り出す血液量(一回拍出量)の効率や、血管の異常、あるいは全身の緊急事態を評価するための指標として用いられます。
比率が小さい場合(脈圧/SBP < 0.25)
脈圧が収縮期血圧の25%以下(4分の1未満)である状態は、心臓のポンプ機能が低下し、血液を十分に送り出せていない「低拍出状態」を示唆します。
・低容量性ショック: 脱水や出血により、体内の循環血液量が減っていることが考えられます。
・心原性ショック: 心筋梗塞などで心臓そのものがダメージを受け、一回拍出量が低下している可能性があります。
・閉塞性ショック: 心タンポナーデや緊張性気胸など、心臓が外側から圧迫されて血液を送り出せない状態が疑われます。
比率が大きい場合(脈圧/SBP ≧ 0.5)
脈圧が収縮期血圧の50%(半分)以上を占める状態は「大脈圧」と呼ばれ、以下のような特殊な病態が考えられます。
・カテコラミンリリース(生命の危機): 体が極度のストレス(呼吸不全、重症感染症、低血糖、心不全の急激な悪化など)にさらされ、交感神経が過剰に興奮して血圧を維持しようとしている緊急事態です。
・大動脈弁逆流症(AR): 心臓の弁の不具合により、送り出した血液が心臓へ逆流してしまう病気です。この疾患の末梢動脈徴候として、脈圧/SBP比が0.5を超えることが知られています。
・血圧変動性と炎症: 小児の高血圧においては、この比率が高いことが血圧の変動性の増大や、体内の軽微な炎症と関連している可能性が指摘されています。
その他の意義
- 血管の老化: 一般的に、脈圧の拡大(比率の上昇)は**大動脈の硬さ(動脈硬化)**を反映しており、血管のクッション機能が失われていることを示します。
- 予後予測: 脈圧そのものが大きいことは、将来的な心筋梗塞や脳血管疾患の強い予後予測因子になると報告されています。

脈圧と脈圧/SBPを計算してくれるよ↓
収縮期血圧(SBP): mmHg拡張期血圧(DBP): mmHg
脈圧: mmHg
脈圧 / SBP:
頻脈
送り出す血液量の不足を補うために、心拍数が上昇します。脈が不規則に打つ不整脈のうち、正常よりも脈が速くなることを頻脈と言います。正常な脈拍は1分間に60~100回程度とされていますが、1分間の脈拍が100回以上の場合に頻脈とみなされて、これが120回以上の時には病気が原因で起こっていることが疑われるため、精密検査が必要になります。
120回以上の頻脈では、全身に血液を効率的に送ることができなくなるので注意が必要です。
もし脈拍を測られて100~120回以上の心拍数である場合、頻脈である可能性が高いと言えますので、精密検査により頻脈・不整脈を診断します。
ショック指数(心拍数 ÷ 収縮期血圧)
ョック指数は、出血性ショック(循環血液量減少性ショック)の初期評価に用いる指標です。心拍数と収縮期血圧の値で測定できるため、病院前救護や救急外来、手術室、集中治療室一般外来、一般病棟等でも使用できます。血圧がだいたい把握できれば算出できるため、器具等は不要で、簡単に誰でも評価することが可能です。この数値が 1 以上であれば 1L 以上の、2 以上であれば 2L 以上の循環血液量が失われている目安となります。
- 0.5 〜 0.7: 健常人の目安です。
- 1.0 以上: 約 1L 以上の血液が失われている目安となります。
- 2.0 以上: 約 2L 以上の血液が失われている極めて危険な状態です
収縮期血圧(SBP): mmHg
HR / SBP:
頻呼吸
頻呼吸は、 敗血症によるショックなどの場合、呼吸数が 30回/分以上に増加することがあります
低灌流所見
低灌流所見(主要臓器への血流不全)は、医学的には「ショック」という病態に相当します。
主要臓器の機能不全に伴うサイン
血液が十分に届かなくなると、各臓器は正常に働けなくなり、以下のような症状が現れます。
- 脳: 脳血流の低下による症状は最も早く出現するとされ、気分不良、ふらつき、意識障害(傾眠や昏睡)、痙攣などが見られます。
- 腎臓: 乏尿(尿量が 20ml/時未満、または 0.5〜1.0ml/kg/時以下)となって現れます。
- 心臓: 心筋の血流不足(心筋虚血)や不整脈を引き起こします。
身体診察で見られる所見(皮膚・末梢)
体が生命の危機に瀕して交感神経が極度に高まった状態(カテコラミンリリース)や、循環血液量が不足した際に特徴的な所見が現れます。
- 末梢冷感: 手足が冷たくなります。
- 冷や汗・湿潤: 冷や汗をかいたり、皮膚がじっとり濡れたり(浸潤)します。これはカテコラミンによって末梢血管が収縮しているサインです。
- 頸静脈の異常: 原因によって異なります。脱水や出血による低容量性ショックでは、首の静脈がペチャンコになります(虚脱)。一方、心タンポナーデなどの閉塞性ショックや心原性ショックでは、血液が滞るため怒張が見られます。
Forrester分類・Nohria-Sevenson分類
以前も話しましたので、割愛します。以前の動画見てください

うっ血性心不全 | まなびPTを見てくださいね。復習です。
「バイタルの逆転」というサイン
心拍数の数値が収縮期血圧の数値を上回った状態を「バイタルの逆転」と呼びます。これは、出血や脱水などに対して心臓が必死に回数を増やして血圧を維持しようとしているプレショック状態を示す重要なサインです。
ショックに至るバイタルサインの変化(時系列)
血液が失われる際、体は以下のような順序で反応します。
- 初期(代償期): 血圧は正常に保たれるが、心拍数が上昇し始める。
- 中期(プレショック): 収縮期血圧はまだ正常範囲のこともあるが、脈圧(上下の血圧差)が狭くなり、冷や汗などのカテコラミンリリースの徴候が出る。
- 進行期(非代償期): 収縮期血圧が低下し、尿量の減少や意識レベルの低下が起こる。
- 末期: 最終的に心拍数も維持できなくなり低下する。

「血圧がまだ正常だから大丈夫」と判断するのではなく、**心拍数とのバランス(ショック指数)**を見ることで、隠れたショックを早期に見つけることができます。
プレショックのバイタルの変化
- 収縮期血圧が軽度低下または境界領域
だいたい 90〜100 mmHg 前後、あるいはその人の平常より明らかに低い - 脈拍数の増加
多くは 100/分以上の頻脈 - 呼吸数の増加
20〜24/分以上など、浅速呼吸になっている
プレショックの末梢循環の所見
- 皮膚が冷たく、蒼白または冷汗を伴う
- 毛細血管再充満時間(CRT:Capillary Refill Time)の延長
爪床を押してから色が戻るまでに 2 秒以上かかる - 手足の冷感
プレショックの意識や尿量など
- 不安感、落ち着きのなさ、軽度の意識レベル変化
- 尿量の軽度低下
具体的な数値よりも「さっきからあまり尿が出ていない」といった変化
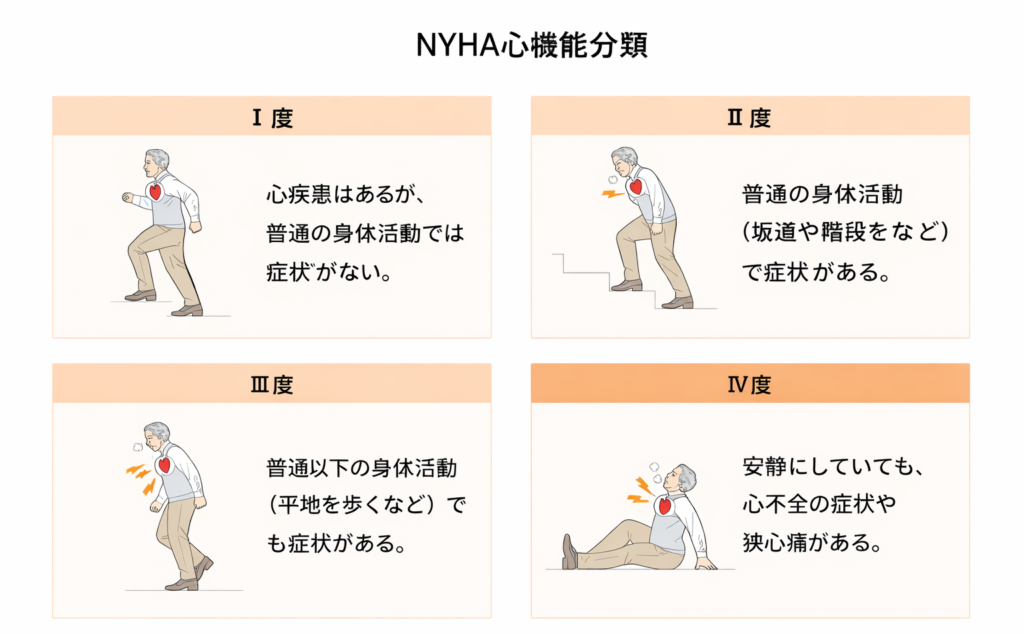
NYHA心機能分類
NYHA心機能分類とは、ニューヨーク心臓協会(New York Heart Association)が作成したもので、身体活動による自覚症状がどの程度かを基準に重症度を分類したものです。
SAS (METs と活動の対応表)
SAS(Specific Activity Scale)は日常生活のどの活動で症状(息切れ・胸痛など)が出るか。その活動の METs(代謝当量) を基準に 活動能力を4段階で分類する指標。SAS=症状が出る最小活動の METs で分類する指標
| SAS | METs | 活動例(代表) |
|---|---|---|
| Class I | ≥ 7 METs | 速歩(7–8 METs)、ジョギング、階段を急ぎ足で上る |
| Class II | 5–7 METs | 6 km/h 歩行、普通速度の階段昇降 |
| Class III | 2–5 METs | 4 km/h 歩行、ゆっくり階段、シャワー、更衣 |
| Class IV | < 2 METs | 洗面・軽い家事でも症状、歩行困難 |
特に NYHA II の補完評価として有用とされています
SAS の問診テンプレ(外来3分版)
外来で3分以内に SAS を決めるための質問セット
1. 基本状況の確認
- 最近の生活で息切れや胸部症状はありますか
- 外出頻度はどれくらいですか
- 階段は使っていますか(段数・速度・手すり)
- 坂道はどうですか
2. 活動レベルの絞り込み
- 速歩(7–8 METs)で症状は出ますか
- 普通の階段昇降(5–6 METs)はどうですか
- 4 km/h の歩行(3–4 METs)はどうですか
- シャワー・更衣(2–3 METs)で症状はありますか
3. SAS の決定
「症状が出る最も軽い活動」の METs を採用する 例:
- 6 km/h 歩行はOK
- 4 km/h 歩行で息切れ → SAS Class III(2–5 METs)
記録
「4 km/h 歩行で息切れ → SAS III(3–4 METs)」
選択してみて↓
症状が出る最も軽い活動を選んでください:
SAS:
SAS と NYHA の比較表
| 項目 | SAS | NYHA |
|---|---|---|
| 評価基準 | 症状が出る最小活動の METs | 自覚症状の程度 |
| 客観性 | 高い(METs で定量化) | やや主観的 |
| 分類数 | 4段階 | 4段階 |
| 強み | 活動量が明確、運動処方に直結 | 歴史が長く臨床で広く使用 |
| 弱み | 問診の質に依存 | II の幅が広い |
| 使い分け | NYHA II の補完に最適 | 全体像の把握に有用 |

臨床では、ADLやSPPB,6分間歩行なども評価し運動量を決めていきます。過去のブログもチェックしてね。今日はこれでおしまいです。もっと細かく勉強したい場合は2021 年改訂版 心血管疾患におけるリハビリテーションに関するガイドラインを参考にしてね。
まだまだ話したりないけどここまでにします。また遊びに来てください。

コメント